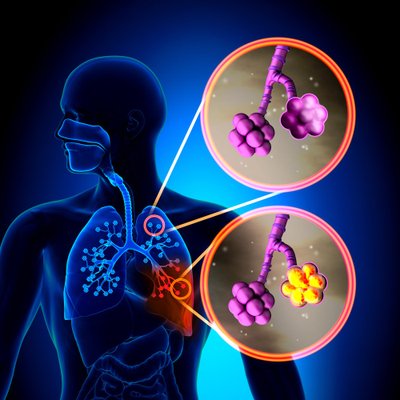
Tuberkuloos kergelt alla ei anna
„Kui mul tuberkuloos diagnoositi, tabas mind tõeline šokk, sest eks seda peetakse eelkõige asotsiaalide ja vangide seas levivaks haiguseks,” ütleb 40-aastane tallinlane Krista (nimi muudetud). „Pärast kuulsin, et tuberkuloosi haigestunute seas olid samal ajal reklaamiesindaja, muusikakooli töötaja, mõned dieediga immuunsüsteemi nõrgestanud 16–17-aastased noored. See pole sugugi asotsiaalide haigus,” märgib ta.
Õige diagnoosini jõudmine võttis omajagu aega, sest Kristal esines muidki terviseprobleeme, mistõttu oli vereanalüüs halb. Väikelaste emana tundis ta ka kurnatust, magamatust ja pidevat väsimust. Lisandus öine higistamine, igast aevastusest sai nohu ja aeg-ajalt märkas ta ka väikest temperatuuritõusu. Oma kehva vereanalüüsi pärast läks ta arsti juurde, kes saatis ta omakorda infektsionisti juurde. Kopsupilt näitas põletikku, kuid ravi antibiootikumidega kopsupilti ei parandanud. Alles pärast poolt tosinat süljeproovi näitas end tuberkuloosibakter ja Krista sai ravi alustada. „Selgus, et ma põen multiresistentset tuberkuloosi. See tähendab, et haigustekitaja ei allu samal ajal kahele tuberkuloosi põhiravimile. Kui tavaliselt kestab ravi pool aastat, sain mina kuue kuu jooksul viis korda nädalas süsti ja sõin iga päev peotäie tablette ja pulbreid – seda ravi oli raske taluda. Pärast poolteist aastat kestnud ravi on Krista täielikult paranenud.
Kopsuarst Üllar Kirs on Järvamaa haiglas tuberkuloosihaigeid ravinud 13 aastat. Tosin aastat tagasi avastati maakonnas 29 tuberkuloosijuhtu aastas, aga nüüd on põhjust rõõmustamiseks. „Mullu registreeriti maakonnas vaid neli juhtu, üks neist avastati lahangul. Eestis on Järvamaa tuberkuloosi juhtude arvult Hiiumaa järel teisel kohal 100 000 elaniku kohta,” ütleb dr Kirs.
Arst tunneb heameelt, et meie sotsiaalne teadlikkus on paranenud, kuid tuberkuloos muutub samal ajal siiski hiilivamaks. See tähendab, et haigust on keerulisem avastada, kui see kaasub teiste tervisehädadega. Terve immuunsüsteemi korral haigestub ainult 3% tuberkuloositekitajatega kokkupuutunuid. Aga peale otsese kontakti tuberkuloosihaigega tekitab seda rasket haigust dr Kirsi sõnul ka tolmnakkus, stress, kurnatus, diabeet ja aids. Kes on olnud kokkupuutes tuberkuloosihaigega või tunneb end pidevalt väsinuna ja märkab temperatuuri väikest tõusu, peab laskma end kontrollida. „Tuberkuloos on ainus krooniline haigus, kus haiguse ravi otseselt kontrollitakse – ravi toimub kohapeal. Oluline on seegi, et ravi ja uuringud on kõigile tasuta. Ka neile, kel pole ravikindlustust,” märgib dr Kirs.
Kohtu otsusega ravile
„Tuberkuloosi haigestumine tõusis Eestis valulapseks taasiseseisvuse aastatel: 1998. aastal diagnoositi 47,5 uut tuberkuloosijuhtu 100 000 elaniku kohta, mis on ligi kümme korda enam kui Põhjamaades,” ütleb tervise arengu instituudi (TAI) tuberkuloosiregistri juhataja Piret Viiklepp. Ta kinnitab, et tuberkuloos on Eestis kontrolli all: kõik tuberkuloosijuhtumid on laboratoorselt uuritud, kõigile patsientidele on tagatud tasuta ravi ja haigusjuhtumid registreeritakse tuberkuloosiregistris. Esialgsete andmete kohaselt jätkub tuberkuloosi haigestumise vähenemine. „Ravimiresistentsete tuberkuloosijuhtude arv langeb, kuid et üldarv langeb kiiremini, tõuseb osakaal. 2013 registreeriti 29 uut multiresistentset tuberkuloosijuhtu, kaheksa retsidiivi ja 13 muud korduvravi juhtu,” märgib Viiklepp. Seepärast on maailma terviseorganisatsioon (WHO) kuulutanud Eesti ja ka teised Balti riigid multiresistentse ja eriti resistentse tuberkuloosi ohumaadeks.
Järsk tuberkuloosi haigestumise suurenemine pärast riigi taasiseseisvumist tõi Viiklepa sõnul kaasa kaks tuberkuloositõrje programmi, millest üks lõppes kaks aastat tagasi. Programmi käigus loodi otseselt kontrollitav ravisüsteem ehk OKR (tuberkuloosiravimite igapäevane võtmine arstiõe või sotsiaaltöötaja juuresolekul tervishoiuasutuses või haige kodus). Riiklike ravimiostudega tagati vajalike tuberkuloosiravimite tasuta kättesaadavus ja võeti kasutusele muud abinõud. Selle tagajärjel vähenes haigestumine ja alates 2010. aastast on esmahaigestumus vähenenud alla 20 juhtumi 100 000 inimese kohta.
Tuberkuloosi ravimine on probleemne ja raske. Näiteks nakkusohtlikud haiged peavad olema haiglaravil, kuid selle tagamiseks puudub abinõu. „Eriline probleem on multiresistentsete ja eriti resistentsete tuberkuloosi haigusjuhtude suur osakaal ja tuberkuloosi levik riskigruppide seas.”
Meie tuberkuloosiravi üks peamiseid probleeme on see, et paljud jätavad ravi lõpetamata. Ravitulemusi parandab võimalus saata korduvalt ravirežiimi rikkunud või ravist keeldunud nakkusohtlik tuberkuloosihaige kohtu otsusega 182 päevaks sundravile.